Je poursuis ma réflexion sur la « refonte » ou « refondation » du réseau de la santé… j’ai ajouté quelques références d’intérêt sur la page dédiée Réflexion sur la refonte, dont une lecture ((Reinventing Organizations — Vers des communautés de travail inspirées)) qui m’a fait découvrir un réseau néerlandais de services à domicile (le lien conduit à la note particulière sur la page « Réflexion ») : Buurtzorg .
De petites équipes (12 max) d’infirmières à domicile dans un quartier, fonctionnant de manière autonome, auto-administrée, sans hiérarchie. C’est possible et ça marche depuis 2006 en Hollande, où l’organisation Buurtzorg a en quelques années crû pour devenir le principal mode de livraison de services infirmier à domicile. La formule s’est développée pour s’appliquer aussi en matière de services en santé mentale, et de services aux jeunes.

Le livre de Frédéric Laloux (Reinventing Organizations : Vers des communautés de travail inspirées) décrit l’entreprise Buurtzorg, parmi d’autres semblables. Je repensais aux débuts des CLSC, où des équipes particulièrement autonomes étaient amenées à inventer chaque jour des solutions nouvelles. Sans doute que le fait d’avoir une seule profession (groupe d’infirmières) facilite l’action de l’initiative hollandaise, de même que le mode de financement a aussi favorisé la croissance rapide de la formule. Voir page de sources Réflexion sur la refonte.
L’exemple hollandais est intéressant, alors qu’on souhaite repenser la formule des services aux aînés après plusieurs décennies de développement assujetti aux besoins des hôpitaux (virage ambulatoire, hospitalisations d’un jour…). Il est intéressant parce qu’il génère plus de résultats (autonomie restaurée) pour la clientèle, mais aussi pour le personnel (enthousiasme et stabilité du personnel) à un coût comparativement avantageux.
Les équipes de services à domicile des premiers CLSC pouvaient ressembler à ces équipes Buurtzorg en ce qu’elles étaient petites, étaient dirigées par des leaders qui accompagnaient plutôt que dirigeaient des groupes de professionnelles dévouées et inventives dans un cadre qui laissait beaucoup d’autonomie à ces dernières. Qu’est-ce qui a empêché que cette approche se perpétue et se réplique à l’échelle du réseau des CLSC ? Ce qui a conduit à l’intégration des CLSC dans des ensembles de plus en plus gros, de plus en plus soumis à la logique hospitalière et comptable développée pour servir des pratiques médicales rémunérées à l’acte.
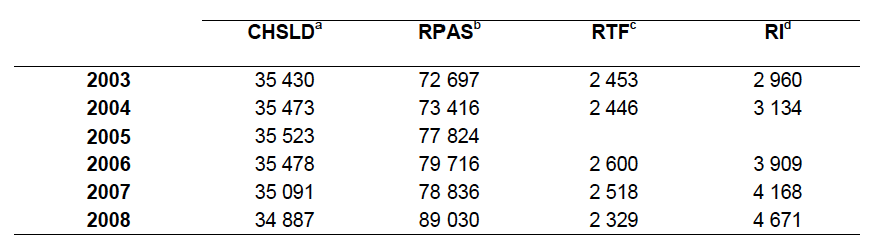
En implantant le « virage ambulatoire » et les chirurgies d’un jour dans les hôpitaux (1993), pour réduire (ou contenir) les couts moyens en accélérant la cadence. Permettant ainsi de réduire les listes d’attente et augmenter l’accessibilité de certains services médicaux. Cette réorganisation médico-hospitalière a eu un impact immédiat sur les services à domicile des CLSC. Le travail des infirmières est devenu beaucoup plus mesurable et divisible en gestes comptabilisables en minutes de soins. La clientèle n’était plus la même. Ou plutôt si, c’était la même mais on attendait qu’elle passe par l’urgence de l’hôpital ou sous le bistouri du chirurgien avant de la « prendre en charge ».
Même si plusieurs institutions on tenté de maintenir des équipes affectées au « maintien à domicile » distinctes des équipes de soins post-hospitaliers, les mesures budgétaires et comptables visant l’optimisation ont induit, imposé un style d’administration et de contrôle peu compatible avec l’autonomie professionnelle et la qualité du lien clientèle des premiers services de maintien à domicile qui étaient axés sur le dépistage des clientèles fragiles et le maintien, le développement de leur autonomie.

Pour une critique inspirée de l’idéologie de l’optimisation, et la promotion d’une sous-optimalité choisie… voir La Troisième Voie du vivant.
L’expérience CLSC que le Québec s’est payé pendant une trentaine d’années a-t-elle été un échec, comme l’affirmait sans vergogne le ministre Barrette, pour justifier sa centralisation du système autour des médecins spécialistes ?
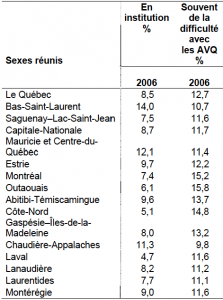
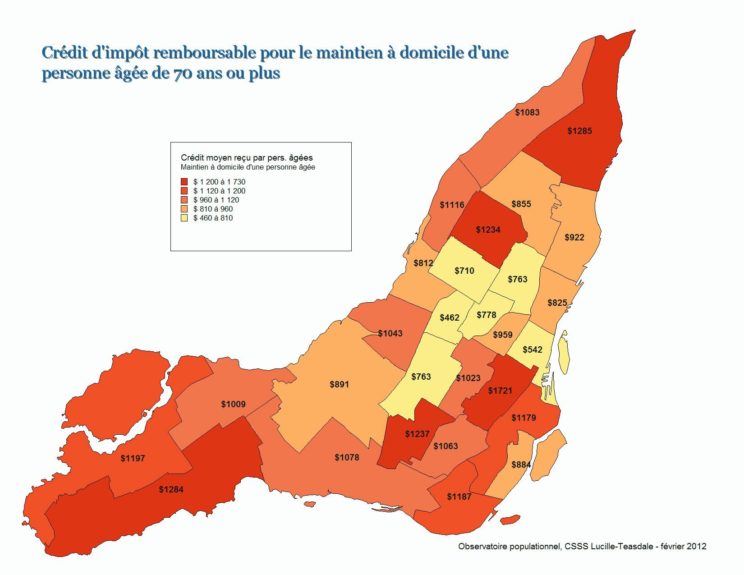
Ce fut certainement un échec en regard des prétentions de départ voulant en faire “la porte d’entrée du système”. Mais les CLSC furent à l’origine (ou partenaires) de beaucoup des initiatives communautaires, civiles, et préventives qui enrichissent la société québécoise actuellement. L’expérience des CLSC en matière de services de soutien à l’autonomie des personnes frêles a été riche, très riche à une époque, mais elle a été grandement dilapidée par le virage ambulatoire. Peut-on récupérer une partie de cette expertise pour contribuer à la relance d’un véritable service de soutien à l’autonomie ? Je commence à voir l’intérêt d’une séparation du financement d’un tel service de celui des hôpitaux et médecins spécialistes.